Artroplastia de Quadril >
Materiais e Tipos de Fixação
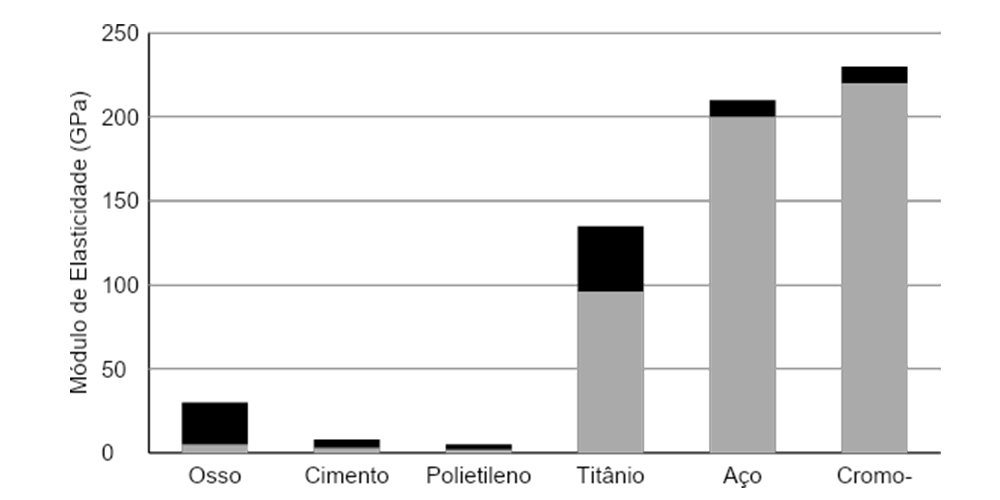
Os implantes devem ser biocompatíveis, não podendo causar reação inflamatória ou alérgica que possa causar reação e consequente afrouxamento do componente. Também não pode causar reação sistêmica por liberação de íons. O material ideal para os componentes de uma articulação de quadril deve ter elevada resistência à fadiga, alta resistência à cessão (ponto onde o material perde sua elasticidade e inicia deformação plástica) e dureza. Um baixo módulo de elasticidade poderia ser mais vantajoso em um componente não-cimentado porque reduziria o fenômeno de stress-shielding. No entanto, considerando-se o componente cimentado, um alto módulo de elasticidade poderia diminuir os esforços na manta de cimento ao entorno da haste e acetábulo e, desta forma, diminuiria o risco de falha da cimentação, mas ao mesmo tempo pode causar osteoporose por desuso. O módulo de elasticidade do osso varia de 5 a 30 GPa, o do cimento varia de 2 a 3 GPa, o do polietileno de ultra-alto peso molecular de 0,5 a 1,5 GPa e o dos metais variam de 96 a 135 GPa para as ligas de titânio, 200 a 210 GPa para o aço e 220 a 230 GPa para a liga de cromo-cobalto (Fig. 11) (4).
O cimento ósseo de polimetilmetacrilato é um material que mudou pouco ao longo de 50 anos, desde sua introdução por Charnley. O cimento serve como material de preenchimento para transferência de estresse do componente acetabular à superfície óssea, reduzindo e distribuindo a pressão. O cimento não é uma cola, pois não tem propriedades adesivas. Ele não se liga mecanicamente a uma superfície polida, mas se conecta, de certa forma, às superfícies ásperas por interdigitação. O cimento ósseo se torna um sólido quebradiço, relativamente rígido, apesar de ter um módulo de elasticidade menor que o do osso (Fig. 23.12) e tem uma resistência à compressão 3x maior do que ao cisalhamento ou à tração (4,7).
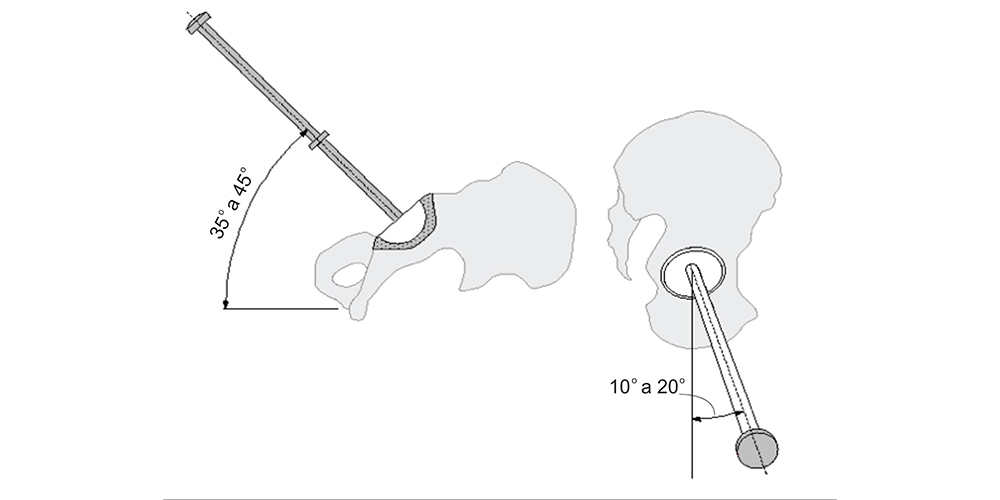
O manto de cimento deve ser uniforme e possuir no mínimo 2mm de espessura no componente femoral, otimizado por centralizador. No caso de acetábulos cimentados, o manto também deve ser uniforme e ter uma espessura de 2 a 5mm. O componente acetabular deve ser posicionado com uma inclinação entre 35 a 45º e uma anteversão de 10 a 20º (Fig. 12) (7).
A resistência do cimento ósseo melhora com a diminuição de sua porosidade durante sua preparação (tamanho e número de bolhas). Além disso, a colocação de aditivos (sulfato de bário, antibióticos) pode diminuir sua resistência mecânica. Entretanto, esta queda não é significativa se for adicionado até 10% de sulfato de bário e se a dosagem do antibiótico for abaixo de 2g por 40g de cimento (4).
Desde a introdução do conceito de artroplastia de baixa fricção em 1960 por Charnley, a fixação por meio de cimento ósseo vem sofrendo evoluções por meio do melhoramento das técnicas e da tecnologia disponível. Evidenciam-se três estágios na evolução da técnica de cimentação:
- 1ª Geração: Colocação manual (digital) do cimento ósseo no acetábulo e fêmur, sem plug ósseo;
- 2ª Geração: Colocação de plug ósseo no canal femoral, lavagem pulsátil e colocação de cimento de maneira retrógrada, com pistola. Os implantes eram feitos com ligas mais resistentes, sem bordas e lisos;
- 3ª Geração: redução da porosidade da cimentação por meio da centrifugação e da mistura à vácuo, introdução da pressurização do cimento e do uso de centralizador;
- 4ª Geração: colocação de centralizador proximal.
Os acetábulos cimentados apresentam excelentes resultados a curto prazo, mas possuem taxas de afrouxamentos crescentes ao longo do tempo, sendo comuns já na primeira década. O afrouxamento ocorre mais frequentemente nos jovens e em pacientes mais idosos apresenta poucos sintomas. A soltura do acetábulo cimentado geralmente está associada em parte à interface cimento-osso obtida durante o procedimento cirúrgico. Melhores interfaces correspondem a uma maior sobrevida do implante. Outro contribuinte importante na soltura do acetábulo cimentado é a osteólise na interface cimento-osso causada pelo debris de polietileno e metais (desgaste). Portanto, maiores taxas de soltura estão associadas a pacientes jovens e ativos. Anteriormente ainda estava associada com maiores cabeças femorais – que proporcionavam maiores taxas de desgaste. Porém os materiais cerâmicos e o polietileno cross-link atuais permitiram a utilização de maiores cabeças femorais sem que houvesse um desgaste importante (4,7,20,30).
Em relação à prótese não-cimentada, a fixação do implante envolve os princípios de macrotravamento e de microtravamento. O macrotravamento ocorre pelo encaixe sobre pressão (press-fit), ou por meio de plugs, cavilhas e parafusos. O microtravamento usa o conceito de intracrescimento interno do osso nos pequenos poros, que proporcionam a fixação em tração, compressão e cisalhamento. Os pré-requisitos para a fixação óssea são a estabilidade imediata do implante e íntimo contato da superfície porosa com o osso viável. Micromovimentos de até 50 micrometros favorecem o crescimento ósseo, enquanto micromovimentos maiores favorecem o crescimento de tecido fibroso (4).
Berry et al. (36) mostram sua preferência pelo componente femoral não-cimentado para pacientes jovens e com boa qualidade óssea e da fixação cimentada para pacientes mais idosos e com má qualidade óssea. O autor discute que a morfologia do canal femoral pode influenciar na decisão sobre a melhor fixação, referindo-se à classificação proposta por Dorr et al (37). Pacientes com canal femoral estreito e com corticais espessas (Dorr tipo A) são bons candidatos para implantes não-cimentados. Pacientes com canal de geometria usual (Dorr tipo B) podem ser submetidos à fixação tanto com componentes cimentados como com os não-cimentados. Os pacientes com canais largos e corticais finas (Dorr tipo C) são candidatos preferenciais aos componentes cimentados.
No caso dos acetábulos não-cimentados, os resultados de alguns modelos ao longo de 10 anos são próximos ou bastante semelhantes aos dos acetábulos cimentados, mesmo em pacientes com alta demanda, conforme mostram os registros australiano, sueco, inglês, neo-zelandês e americano (24,25,26,27). A maioria dos acetábulos não-cimentados com cobertura porosa demonstrou baixas taxas de soltura e a fixação dos implantes mostrou-se similar aos cimentados no mesmo espaço de tempo.
Referências
- Huo MH, Stockton KG, Mont MA, Parvizi J. What’s new in total hip arthroplasty. J Bone Joint Surg Am 2010;92:2959-72.
- Schwartsmann CR, Boschin LC. O quadril adulto. In: Herbert S, Barros Filho TEP, Xavier R, Pardini Jr AG, Eds. Ortopedia e traumatologia: princípios e prática. 4ed. Porto Alegre: Artmed; 2009.
- Instituto Brasileiro de Geografia e Estatística - IBGE. Projeção da população brasileira por sexo e por idade. Disponível na Internet: http://www.ibge.gov.br. 2015.
- Harkess JW, Daniels AU. Introdução e visão geral. In: Canale ST. Cirurgia Ortopédica de Campbell. 10ed. Rio de Janeiro: Manole/ SBOT; 2006. p. 223-42.
- Girdlestone GR. Acute pyogenic arthritis of the hip: an operation giving free access and effective drainage. Lancet 1943;241:419-21.
- Smith-Petersen MN, Larson CB, et al. Complications of old fractures of the neck of the femur: results of treatment of vitallium-mold arthroplasty. J Bone Joint Surg Am 1947;29(1):41-8.
- Harkess JW, Crockarell. Arthroplasty of the hip. In: Canale ST, Beaty JH, Eds. Campbell`s operative orthopaedics. 11th ed. Philadelphia, USA: Mosby/ Elsevier; 2007. p. 314-482.
- Urist MR. The repair of articular surfaces following arthroplasty of the hip. Clin Orthop 1958;12:209-29.
- Ring PA. Five to fourteen year interim results of uncemented total hip arthroplasty. Clin Orthop Relat Res 1978;137:87-95.
- Ring PA. Ring UPM total hip arthroplasty. Clin Orthop Relat Res 1983;176:115-23.
- McKee GK, Watson-Farrar J. Replacement of arthritic hips by the McKee-Farrar prosthesis. J Bone Joint Surg Br 1966;48(2):245-59.
- Charnley J. Arthroplasty of the hip: a new operation. Lancet 1969;1:1129.
- Charnley J. Low friction arthroplasty of the hip: theory and practice. New York: Springer-Verlag; 1979.
- Charnley J. The histology of loosening between acrylic cement and bone. J Bone Joint Surg Br 1975;57(2):245.
- Goldring SR, Schiller AL, Roelke M, Rourke CM, O’Neil DA, Harris WH. The sinovial-like membrane at the bone-cement interface in loose total hip replacements and proposed role in bone lysis. J Bone Joint Surg Am 1983;65(5):575-84.
- Sivash KM. The development of a total metal prosthesis for the hip joint from a partial joint replacement. Reconstr Surg Traumatol 1969;11:53-62.
- Fritsche A, Bialek K, Mittelmeier W, Simnacher M, Fethke K, Wree A, Bader R. Experimental investigations of the insertion and deformation behavior of press-fit and threaded acetabular cups for total hip replacement. J Orthop Sci 2008;13(3):240-7.
- Bobyn JD, Pilliar RM, Cameron HV, Weatherly GC. The optimum pore size for the fixation of porous-surfaced metal implants by the ingrowth of bone. Clin Orthop Relat Res 1980;150:263-70.
- Duffy GP, Berry DJ, Rowland C, Cabanela ME. Primary uncemented total hip arthroplasty in patients <40 years old: 10- to 14-year results using first-generation proximally porous-coated implants. J Arthroplasty 2001;16:140-4.
- Schwartsmann CR, Boschin LC, Gonçalves RZ, Yépez AK, Spinelli LF. New bearing surfaces in total hip replacement. Rev Bras Ortop 2012;47(2):154-9.
- Israel CL. Desenvolvimento de uma máquina para ensaios de desgaste em próteses totais de articulação de quadril. Porto Alegre. Tese [Doutorado em Engenharia Metalúrgica e de Materiais] – UFRGS; 2010.
- Morrey BF, Ilstrup D. Size of the femoral head and acetabular revision in total hip-replacement arthroplasty. J Bone Joint Surg Am 1989;71(1):50-5.
- Charnley J, Halley DK. Rate of wear in total hip replacement. Clin Orthop Relat Res 1975;112:170-9.
- Australian Orthopaedic Association National Joint Replacement Registry. Annual Report. Adelaide: AOA; 2014
- Garellick G, Kärrholm J, Lindahl H, Malchau H, Rogmark C, Rolfson O. Swedish Hip Arthroplasty Register. Annual Report 2013
- National Joint Registry for England, Wales and Northern Ireland. 11th Annual Report 2014. Surgical data to 31 December 2013.
- New Zealand Orthopaedic Association. The New Zealand Joint Registry. Fifteen Year Report. January 1999 to December 2013.
- Chana R, Facek M, Tilley S, Walter WK, Zicat B, Walter WL. Ceramic-on-ceramic bearings in young patients. Outcomes and activity levels at minimum ten-years follow-up. Bone Joint J 2013;95B:1603-9.
- Bartel DL, Burstein AH, Toda MD, Edwards DL. The effect of conformity and plastic thickness on contact stresses in metal-backed plastic implants. J Biomech Eng. 1985;107(3):193-9.
- Cooper HJ, Della Valle CJ. Large diameter femoral heads. Is bigger always better? Bone Joint J 2014;96-B(11 Suppl A):23-6.
- Boutin P, Christel P, Dorlot JM, Meunier A, de Roquancourt A, Blanquaert D, Herman S, Sedel L, Witvoet J. The use of dense alumina-alumina ceramic combination in total hip replacement. J Biomed Mater Res 1988;22(12):1203-32.
- Yoshitomi H, Shikata S, Ito H, Nakayama T, Nakamura T. Manufacturers affect clinical results of THA with zirconia heads: a systematic review. Clin Orthop Relat Res 2009;467(9):2349-55.
- Garbuz DS, Tanzer M, Greidanus NV, Masri BA, Duncan CP. Metal-on-metal hip resurfacing versus large-diameter head metal-on-metal total hip arthroplasty: a randomized clinical trial. Clin Orthop Relat Res 2010;468:318-25.
- Jacobsson SA, Djerf K, Wahlstrom O. A comparative study between McKee-Farrar and Charnley arthroplasty with long-term follow-up periods. J Arthroplasty 1990;5(1):9-14.
- Kothari M, Bartel DL, Brooker JF. Surface geometry of retrieved McKee-Farrar total hip replacements. Clin Orthop Relat Res 1996;329-Suppl:S141-7.
- Berry DJ, Harmsen WS, Cabanela ME, Morrey BF. Twenty-five-year survivorship of two thousand consecutive primary Charnley total hip replacements. J Bone Joint Surg Am 2002;84:171-7.
- Dorr LD, Faugere MC, Mackel AM, Gruen TA, Bognar B, Malluche HH. Structural and cellular assessment of bone quality of proximal femur. Bone 1993;3:231-42.
- Kwon YM, Thomas P, Summer B, Pandit H, Taylor A, Beard D, Murray DW, Gill HS. Lymphocyte proliferation responses in patients with pseudotumors following metal-on-metal hip resurfacing arthroplasty. J Orthop Res 2010;28:444-50.
- Glyn-Jones S, Pandit H, Kwon YM, Doll H, Gill HS, Murray DW. Risk factors for inflammatory pseudotumour formation following hip resurfacing. J Bone Joint Surg Br 2009;91:1566-74.
- Brodner W, Bitzan P, Meisinger V. Elevated serum cobalt with metal on metal articulating surfaces. J Bone Joint Surg 1997;79B:316-21.
- Chapman MW. Chapman`s orthopaedic surgery. 3rd ed. New York: Lippincott Williams & Wilkins; 2001.
- Wroblewski BM, Siney PD, Fleming PA. Charnley low-frictional torque arthroplasty: follow-up for 30 to 40 years. J Bone Joint Surg Br 2009;91(4):447-50.
- Wroblewski BM, Taylor GW, Siney P. Charnley low-friction arthroplasty: 19 to 25 year results. Orthopaedics 1992;15:421-4.
- Halley DK, Charnley J. Results of low friction arthroplasty in patients thirty years of age or younger. Clin Orthop Relat Res 1975;112:180-91.
- Buckwalter AE, Callaghan JJ, Liu SS, Pedersen DR, Goetz DD, Sullivan PM, Leinen JA, Johnston RC. Results of Charnley total hip arthroplasty with use of improved femoral cementing techniques, a concise follow-up, at minimum of twenty-five years, of a previous report. J Bone Joint Surg Am 2006;88(7):1481-5.
- Callaghan JJ, Templeton JE, Liu SS, Pedersen DR, Goetz DD, Sullivan PM, Johnston RC. Results of Charnley total hip arthroplasty at a minimum of thirty years. A concise follow-up of a previous report. J Bone Joint Surg Am 2004;86-A(4):690-5.
3
Ortopedista Especialista em
Quadril em Porto Alegre
![]()
Estrutura Completa
![]()
Especialidades Ortopédicas
![]()
25 anos de atuação

Cirurgias do Quadril
Artroscopia de quadril
A artroscopia de quadril é um procedimento cirúrgico minimamente invasivo realizado através de pequenas incisões, utilizando-se um aparelho chamado artroscópio para visualizar o interior de uma articulação.
Prótese de quadril
O sucesso de uma artroplastia total de quadril depende de 3 fatores críticos: escolha do paciente, escolha do implante e a técnica cirúrgica.
Blog
Palestra no International Society of Hip Arthroscopy
Palestra no International Society of Hip Arthroscopy, 27 – 29 setembro de 2012. Boston/USA
Curso avançado de fratura de pelve e acetábulo em Mendoza, Argentina.
Prótese de quadril ou artroplastia de quadril – História
Embora os tratamentos das afecções do quadril datem de séculos atrás, a era moderna da...
especialista em quadril?